伊布替尼用药依从性对疗效的影响

在复发性慢性淋巴细胞白血病(CLL)/小淋巴细胞淋巴瘤(SLL)随机3期试验(RESONATE)中,伊布替尼(伊布替尼、亿珂、Imbruvica、Ibrutix、Ibrutinib、Ibrunib)相比奥法木单抗,使患者无进展生存期(PFS)、总生存期(OS)和总反应率(ORR)均显著改善。
患者每日一次服用伊布替尼420 mg,4小时可占据BTK活性位点并维持24小时。在暂停给药时发生与治疗相关的绝对淋巴细胞计数短暂升高和淋巴结再生。此外,在较低的伊布替尼剂量(140-280mg)下维持最佳BTK占有率(>95%)的患者较少(26%至51%)。
口服酪氨酸激酶抑制剂的持续依从性是疗效的重要因素。治疗相关的毒性和手术需要伊布替尼剂量中断/调整,研究人员分析了在RESONATE研究中伊布替尼剂量延迟和剂量调整的临床影响。
通过总体剂量强度(DIoverall)和前8周DI(DI8周)衡量对伊布替尼治疗的依从性。剂量强度DI定义为给药剂量与预计剂量的比值。独立审查委员会(IRC)评估的PFS和ORR为DI对结果的影响提供了了独立评估。
该研究获得了各机构的机构审查委员会或独立伦理委员会的批准。
剂量强度

所有患者(N=195)开始每日一次口服伊布替尼420 mg,无论年龄、体重或基线合并症如何;无论体重或年龄如何,药物暴露类似。平均DIoverall为95%,平均DI8周为96%,中位治疗持续时间为约9个月。尽管没有统计学意义,与DI8周高的患者(DI高)相比,DI8周低于平均值的患者(DI低)年龄更大,疾病分期为更晚期,既往疗法更多。两组之间其他基线特征相似。
79名患者因不良事件(AE)暂停给药,其中73名(92%)重新开始给药,剂量为420 mg;5名患者以较低剂量重新开始,1名患者在数据截止前尚未重新开始治疗。
8名患者由于不良事件(AE)减少剂量;7名患者(3.6%)需要减少剂量至280mg,1名患者(0.5%)需要减少剂量至140mg。8名患者中4名重新开始以420mg剂量给药。腹泻是导致>1名患者减少剂量的唯一AE。
剂量强度和生存结果
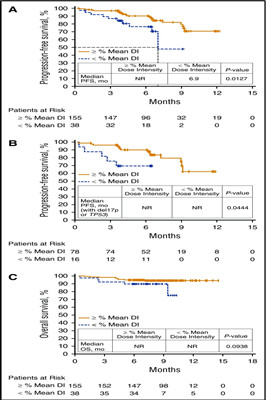
与DI8周低的患者相比,DI8周高的患者PFS事件发生率较低(15%vs 26%),DIoverall的趋势相似(12%vs 33%)。与DI8周低的患者相比,DI8周高的患者PFS显著延长(中位PFS,NR[未达到]vs 6.9个月,P=.0127)(图A)。DI8周高的del17p或TP53突变患者PFS事件少于DI8周低的同类患者,PFS显著延长(图B;P<0.0444)。鉴于在DI8周低组中肌酐清除率较低和疾病晚期患者数量较多,进行了亚组分析;结果显示,这些因素对PFS没有影响。使用临床相关的80%截止值对DIoverall进行的探索性PFS分析显示,DIoverall≥80%的患者与DIoverall<80%患者的PFS存在显著差异(中位PFS,NR vs 6.3个月,P<.0001)。
此外,与DI8周低的患者相比,DI8周高的患者死亡事件发生率较低(5.8%vs 13.2%),OS有所改善(图C;P=0.0938)。DI8周高的患者6个月和12个月时的OS率分别为95%和94%,DI8周低的患者则分别为90%和75%。
治疗期间停药和生存结果
伊布替尼420 mg连续8天没有给药的58例患者共有78例停药事件,其中54例事件(69%)是因为AE,10例(13%)是因为手术,3例(0.4%)是因为活组织检查。所有患者停药的平均持续时间为18.7天(范围,8-56)。与停药<8天的患者(17/137[12%])相比,停药≥8天的患者PFS事件的发生率更高(17/57[30%]),中位PFS存在显著差异(10.9个月vs NR;P=0.0151)
客观反应率
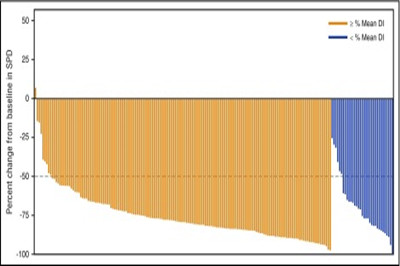
DI高患者的客观反应率ORR为67%,DI低患者为43%(P=0.0080)。DI高患者中大约95%的患者最大直径极小和减少了50%,而DI低患者中这一比例为82%(图2)。
讨论
回顾性分析表明,对伊布替尼推荐剂量的最佳依从性改善患者结果。平均DI较高的患者独立评估PFS的改善,ORR较高,OS改善。在整个治疗期间,伊布替尼停药持续>1周(DI约减少3%)与PFS事件增加相关。由于剂量减少的患者数量较少(n=8/195),因此很难对其进行分析判断。
本内容为医伴旅版权所有,转载请注明出处。
医伴旅:寻找优质医疗资源,伴您走上康复之旅